Diagnostyka przedimplantacyjna
(zwana również badaniem PGT) wykonywana jest w trakcie programu zapłodnienia pozaustrojowego i polega na badaniu materiału genetycznego pochodzącego z komórek trofoektodermy pobranych z zarodka podczas biopsji.
(zwana również badaniem PGT) wykonywana jest w trakcie programu zapłodnienia pozaustrojowego i polega na badaniu materiału genetycznego pochodzącego z komórek trofoektodermy pobranych z zarodka podczas biopsji.
Na czym polega diagnostyka przedimplantacyjna?
Na czym polega diagnostyka przedimplantacyjna?
Diagnostyka przedimplantacyjna polega na badaniu genetycznym zarodków przed ich transferem do jamy macicy.
Jej celem jest zmniejszenie ryzyka zaburzeń genetycznych u dzieci poprzez wykrycie aneuploidii zarodków (PGT-A) lub specyficznych zmian genetycznych (PGT-SR, PGT-M), a tym samym zwiększenie szansy na uzyskanie ciąży.
Diagnostyka
Niezbędne badania
Kobieta
Kobieta
Mężczyzna
Mężczyzna
Biopsja zarodków jest procedurą, do której niezbędne jest przeprowadzenie procedury in vitro, dlatego wymagane są wszystkie badania niezbędne do przeprowadzenia procedury zapłodnienia pozaustrojowego. Dodatkowo niezbędna jest również konsultacja z genetykiem klinicznym w celu zebrania wywiadu, zlecenia ewentualnych dodatkowych badań, określenia nosicielstwa choroby genetycznej i wraz z wraz z laboratorium genetycznym doboru metody diagnostycznej.
Badanie
Przebieg badania

Etap I
Przeprowadzenie procedury in vitro
Procedura biopsji jest wykonywana na zarodkach w trakcie hodowli lub po zakończeniu hodowli in vitro, dlatego niezbędne jest przeprowadzenie procedury zapłodnienia pozaustrojowego



Etap II
Hodowla zarodków
Po pobraniu dojrzałych komórek jajowych zapładnia się je (metodą ICSI lub klasycznego IVF) i hoduje zarodki do 5. lub 6. doby, aby zarodek osiągnął stadium blastocysty. Jest to najlepszy czas do bezpiecznego pobrania komórek trofoektodermy, które mają być badane pod kątem określonego stanu genetycznego.
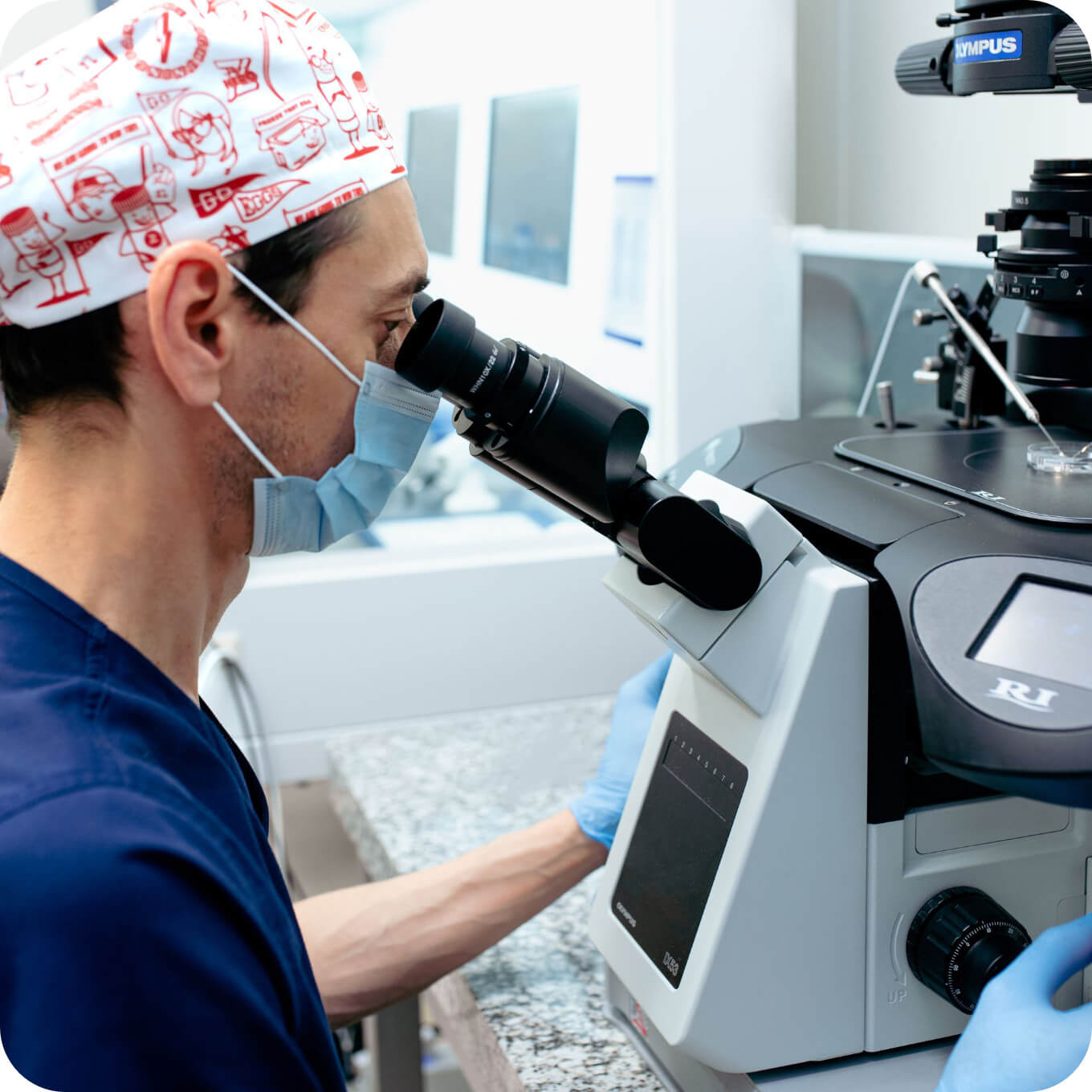
Etap III
Biopsja zarodków
Procedura biopsji jest przeprowadzana na świeżych zarodkach w trakcie hodowli in vitro, gdy zarodki osiągną stadium blastocysty. Biopsję można też wykonać na zarodkach, które zostały już wcześniej zamrożone, natomiast to czy jest to technicznie możliwe zależy od jakości samych zarodków i ilości komórek, które je tworzą. W przypadku słabszych zarodków, zasadność rozmrożenia i wykonania biopsji jest konsultowana indywidualnie z embriologiem.

Warto wiedzieć
Wszystko
o metodzie

Diagnostyka przedimplantacyjna stosowana jest u par podczas leczenia niepłodności, korzystających z metody IVF, jak również u par, które są nosicielami genów powodujących choroby genetyczne, które chcą zmniejszyć ryzyko zaburzeń genetycznych u swoich dzieci.
Metoda ta jest zalecana u par, które późno decydują się na rodzicielstwo, a szczególnie kobiet po 35. życia, kiedy wystąpienie choroby genetycznej u potomstwa znacznie wzrasta.
Biopsja zarodków to procedura medyczna wykonywana w kontekście leczenia niepłodności, a także w celu diagnostyki genetycznej. Oto kilka sytuacji, dla których może być przeprowadzona:
1) Leczenie niepłodności:
Biopsja zarodków jest często wykonywana w ramach procedury IVF. Biopsja może być używana do oceny jakości zarodków przed ich transferem do macicy.
2) Diagnostyka genetyczna:
Biopsja zarodków umożliwia pobranie komórek do analizy genetycznej przed implantacją zarodków do macicy. Jest to szczególnie istotne w przypadku par, które są nosicielami genów powodujących choroby genetyczne.
3) Zwiększenie szans na sukces leczenia:
Poprzez wybór genetycznie zdrowych zarodków, procedura może zwiększyć szanse na implantację i zdrową ciążę.
4) Badania powtórzonej niepłodności:
Biopsja zarodków może być również stosowana w przypadku par doświadczających wielokrotnych niepowodzeń procedury IVF w celu zidentyfikowania ewentualnych problemów genetycznych.
Istnieją pewne ograniczenia dotyczące przeprowadzania diagnostyki przedimplantacyjnej. W następujących sytuacjacach ta metoda może nie być wskazana:
Brak konkretnej genetycznej diagnozy:
Badanie jest zazwyczaj stosowane w przypadkach, gdy istnieje znane ryzyko dziedziczenia określonej choroby genetycznej. Jeśli nie ma konkretnej diagnozy genetycznej lub nie ma zidentyfikowanych ryzyk genetycznych, badanie może nie być zalecane.
Mała ilość komórek jajowych lub słaba jakość nasienia:
Jeśli ilość komórek jajowych lub jakość nasienia jest bardzo niska, diagnostyka przedimplantacyjna może być trudna do przeprowadzenia, a wyniki mogą być mniej dokładne.
Ważne jest, aby decyzję o przeprowadzeniu diagnostyki przedimplantacyjnej podejmować indywidualnie, biorąc pod uwagę wszystkie aspekty medyczne, genetyczne, emocjonalne oraz etyczne. Każda para powinna skonsultować się z lekarzem specjalistą, aby uzyskać pełną informację na temat swojej sytuacji i możliwości związanych z diagnostyką przedimplantacyjną.
Przygotowanie do przeprowadzenia diagnostyki przedimplantacyjnej wymaga przygotowań identycznych jak do procedury zapłodnienia pozaustrojowego (in vitro), a dodatkowym krokiem powinna być konsultacja z lekarzem specjalistą z zakresu medycyny rozrodu lub genetyki.
Lekarz przeprowadzi wywiad na temat historii chorób w rodzinie i sytuacji medycznej pary. Jeśli u pary występuje konkretne ryzyko genetyczne, konieczne może być przeprowadzenie odpowiednich badań genetycznych przed rozpoczęciem diagnostyki przedimplantacyjnej.
Wspólnie z lekarzem para podejmie decyzję dotyczącą konkretnego rodzaju diagnostyki przedimplantacyjnej.
Więcej o diagnostyce przedimplantacyjnej
Rodzaje badania PGT
PGT-A
Badanie wykrywa zmiany liczbowe chromosomów w kariotypie zarodka, tzw. aneuploidie. Pozwala wykryć choroby spowodowane przez zmiany w liczbie określonych chromosomów takie jak zespół Downa, zespół Turnera, czy też zespół Pataua lub inne wady powodujące obumieranie płodu.
PGT-SR
Badanie wykonuje się w przypadku wystąpienia zmian strukturalnych w kariotypach rodziców, tzw. rearanżacji chromosomowych jak translokacje, delecje, duplikacje.
PGT-M
Badanie jest wykonywane w celu znalezienia zmian w obrębie jednego genu, które powodują tzw. choroby monogenowe (jednogenowe). PGT-M jest wykonywane przede wszystkim, gdy jeden lub oboje rodziców są chorzy lub są nosicielami choroby genetycznej monogenowej.
Wybór konkretnego rodzaju diagnostyki przedimplantacyjnej zależy od celów badania, rodzaju genetycznych nieprawidłowości, które chcemy zidentyfikować. Ważne jest, aby decyzje dotyczące diagnostyki przedimplantacyjnej były podejmowane w ścisłej współpracy z zespołem medycznym, a w szczególności z genetykiem klinicznym, który dobierze odpowiednią metodę badania w oparciu o konkretne potrzeby pary.
Cennik badań
| Biopsja zarodka/zarodków świeżych (opłata jednorazowa za wszystkie zarodki) |
2 000 zł |
| Biopsja zarodka/zarodków mrożonych (opłata jednorazowa za wszystkie zarodki) |
3 000 zł |
| PGT-A – diagnostyka w kierunku wykrywania aneuploidii chromosomów – cena za pierwszy zarodek z biopsją |
2 500 zł |
| PGT-A – cena za każdy kolejny zarodek |
2 200 zł |
| PGT-SR – diagnostyka w kierunku rearanżacji strukturalnych chromosomów – cena za pierwszy zarodek (do ceny badania należy doliczyć koszt biopsji zarodka) |
2 500 zł |
| PGT-SR – cena za każdy kolejny zarodek |
2 200 zł |
| niPGT – bezinwazyjna diagnostyka w kierunku wykrywania aneuploidii chromosomów – cena za pierwszy zarodek |
3 400 zł |
| niPGT – cena za każdy kolejny zarodek |
2 200 zł |
| PGT-M – diagnostyka genetyczna dla defektu pojedynczego genu (cena badania zależy od rodzaju badanej mutacji, oceny nosicielstwa, zakresu badania – dodatkowa ocena aneuploidii) |
cena indywidualna – prosimy o kontakt |
Opinie
Pacjenci o nas
Dowiedz się więcej
Endometrioza – objawy, które mogą o niej świadczyć
Szacuje się, że endometrioza dotyka około 10 proc. kobiet w wieku rozrodczym i aż 50 proc. kobiet cierpiących z powodu niepłodności.
Czytaj wpis









